La consultation préconceptionnelle
Projet de grossesse : informations, messages de prévention, examens à proposer (HAS)
La consultation préconceptionnelle a lieu avant la grossesse. Ce rendez-vous est important pour les futurs parents. Même lorsqu’il n’y a aucun problème particulier, cette consultation permet d’agir pour sa santé et celle du futur bébé.

1000 premiers jours
Le site des 1000 premiers propose de nombreux conseils pour les futurs et jeunes parents, avant, pendant et après la grossesse.

Fiche CNSF - La consultation préconceptionnelle
Cette fiche réalisée par le CNSF, à destination des futurs parents, permet de les informer sur cette consultation.
Suivi médical de grossesse
Quelques documents ressources pour assurer le suivi médical de grossesse.

Suivi des femmes enceintes - Types de suivi (HAS)
Types de suivi et structure recommandés pour l’accouchement en fonction des situations à risque identifiées chronologiquement au cours de la grossesse.

Suivi et orientation des femmes enceintes en fonction des situations à risque identifiées
Recommandations professionnelles (HAS)

SYNTHÈSE Suivi et orientation des femmes enceintes en fonction des situations à risque identifiées
Synthèse des recommandations professionnelles

Les RPC « Les interventions pendant la période périnatale » du CNSF
Les « Interventions pendant la période périnatale » sont les deuxièmes grandes Recommandations pour la Pratique Clinique du CNSF.

Fiches pratiques du CNSF
Ces fiches sont destinées aux femmes enceintes ou en projet d’enfant, aux couples et plus largement à leur entourage.

HAS - Grossesse : Les vaccins recommandés
Avril 2025

Calendrier des vaccinations et recommandations vaccinales 2025
Avril 2025

DGS-Urgent n°2025-24
DGS-Urgent n°2025-24 Campagne de vaccination contre le Covid-19 à l’automne 2025


Calendrier simplifié des vaccinations 2025

Calendrier des vaccinations et recommandations vaccinales 2025
Flyer d’information à destination des usagers
Dans le cadre de la mise en œuvre de la nouvelle campagne 2025-2026 de prévention des bronchiolites à VRS, à compter du 1er septembre 2025, le Réseau Périnatalité Bretagne met à votre disposition un flyer d’information à destination des usagers.

Prévention contre le VRS - Campagne 2025-2026 - Information des usagers
À lire aussi
Bronchiolite du nourrisson : le ministère de la Santé et de l’Accès aux Soins lance la campagne de prévention 2025-2026 le 1er septembre – Communiqué de presse du Ministère du Travail, de la Santé, des Solidarités et des Familles – 28/08/2025
Préparation à la naissance et à la parentalité
Retrouvez les recommandations professionnelles de la HAS et leur synthèse :

Accouchement normale - Recommandations
Accompagnement de la physiologie et interventions médicales (Recommandation de bonne pratique)

Accouchement normal - Synthèse
Accompagnement de la physiologie et interventions médicales (Synthèse)

Hémorragie du Post-Partum
Mise à jour de l’aide cognitive SFAR sur l’hémorragie du post partum à intégrer dans vos procédures d’urgence
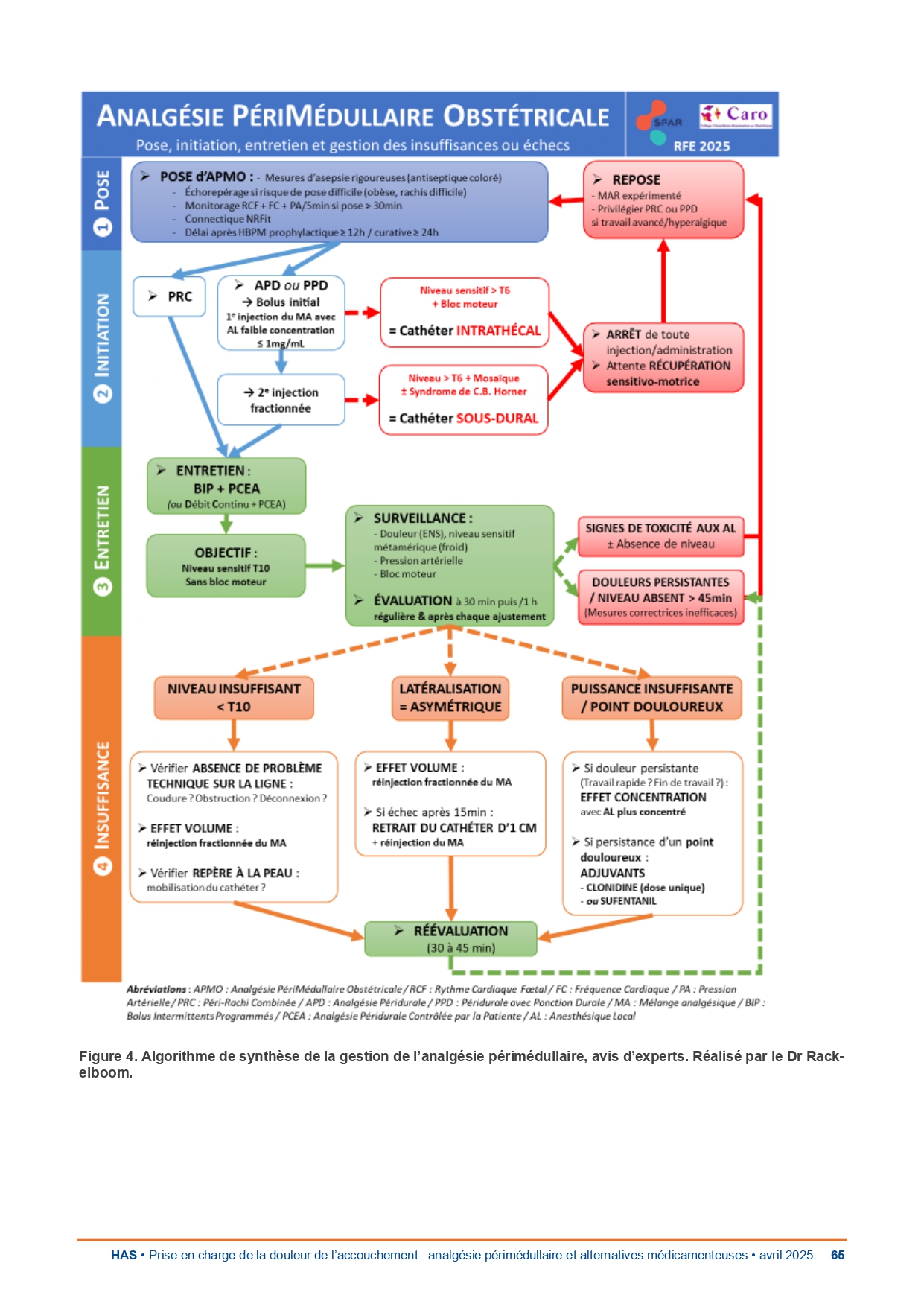
Prise en charge de la douleur de l’accouchement : analgésie périmédullaire et alternatives médicamenteuses
Nouvelles recommandations françaises sur la prise en charge de la douleur de l’accouchement, coordonnées par la SFAR, le CARO et labellisées par la HAS, avec 9 autres organismes professionnels
Les maternités de Bretagne
La région Bretagne compte 22 maternités. En 2024, la maternité de Saint-Pierre-et-Miquelon a rejoint le Réseau Périnatalité Bretagne.
En France depuis les décrets de périnatalité n° 98-899 et 98-900 du 9 octobre de 1998, les maternités sont classées en trois types en fonction de l’offre de soins néonatals :
- une maternité de type 1 prend en charge des enfants bien portants ou peu malades ayant seulement besoin de soins de puériculture
- une maternité de type 2A prend en charge des nouveau-nés pouvant nécessiter des soins non intensifs
- une maternité de type 2B prend en charge des nouveau-nés pouvant nécessiter des soins intensifs
- une maternité de type 3 prend en charge des nouveau-nés pouvant nécessiter des soins de réanimation néonatale et de néonatalogie
NB : Cliquez sur l’icone Options ![]() pour sélectionner les types de maternités.
pour sélectionner les types de maternités.
Après la naissance
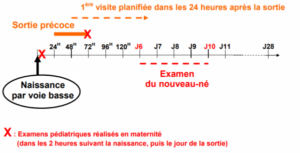
Sortie précoce de la maternité
Dans le cadre d’une sortie précoce (avant 72h), la première visite a lieu dans les 24h, puis 2 visites à domicile.
Sortie standard de la maternité
Dans le cadre d’une sortie standard (après 72h), la première visite a lieu dans les 48h et une deuxième visite peut avoir lieu à l’appréciation de la sage-femme.

Le dépistage néonatal
Le dépistage sanguin
Le dépistage sanguin
Le dépistage néonatal existe en France depuis 1972. Il concerne tous les nouveau-nés et est gratuit (l’Assurance Maladie le finance pour tous les enfants). Le dépistage néonatal permet de repérer des maladies avant même l’apparition des premiers signes chez l’enfant. Il permet la mise en place d’un traitement et d’un accompagnement adapté.
Cliquez sur l’image pour consulter les nouveautés à partir de septembre 2025.
 À l’occasion de la Journée internationale du dépistage néonatal le 28 juin 2025, le Centre National de Coordination du Dépistage Néonatal (CNCDN) met en lumière son engagement en faveur de la santé des nouveau-nés et de la prévention des maladies rares.
À l’occasion de la Journée internationale du dépistage néonatal le 28 juin 2025, le Centre National de Coordination du Dépistage Néonatal (CNCDN) met en lumière son engagement en faveur de la santé des nouveau-nés et de la prévention des maladies rares.
Depuis janvier 2023, le dépistage néonatal a été élargi en France, passant de 6 à 13 maladies dépistées et 16 au 1er septembre 2025. Ces maladies rares sont détectées précocement chez les nourrissons dès les premières semaines de vie. Les évolutions de ce programme de dépistage mis en place il y a plus de 50 ans, témoignent de la dynamique existant autour de la détection et de la prise en charge des maladies rares, mais aussi de l’importance de la santé des nourrissons dès les premiers jours de vie.
Le dépistage néonatal est un engagement fort envers la santé des nouveau-nés.

Communiqué de presse Dépistage néonatal

Rapport d'activité 2024 CRDN Bretagne
Cadre réglementaire
Publié le 30 avril, cet arrêté modifie l’arrêté du 22 février 2018 relatif à l’organisation du programme national de dépistage néonatal recourant à des examens de biologie médicale.
Y figurent les modifications de trois annexes pour préciser les modalités de réalisation de trois examens de biologie médicale concernant le dépistage néonatal du déficit immunitaire combiné sévère, le dépistage néonatal du déficit en déshydrogénase des acyl-coA à chaîne très longue et le dépistage néonatal de l’amyotrophie spinale.
À lire aussi : Code de la santé publique – Section 2 : Dépistage des maladies néonatales (Articles R1131-21 à R1131-22)
Outils pratiques pour les professionnels :

Buvard du dépistage néonatal

Mémo de poche consentement génétique
Le dépistage auditif
Résumé pratique réalisé par le CRDN de Bretagne conformément aux recommandations publiées par la HAS.
Principes généraux du dépistage auditif néonatal selon la HAS
- Réalisation sur les deux oreilles,
- Seuil fixé à 35 dB, avec une première étape en maternité/néonatologie constituée de deux tests (T1, T2), puis une seconde étape (T3) si nécessaire, dans le premier mois de vie (ou avant 1 mois d’âge corrigé chez le prématuré),
- Dépistage effectué site au recueil du consentement parental, obtenu après une information claire et adaptée.
Principaux facteurs de risque identifiés par la HAS
- Antécédents familiaux de de perte auditive permanente chez l’enfant à apparition précoce, progressive ou tardive,
- Hospitalisation en Soins intensifs néonataux de plus de 5 jours, quelle que soit la durée du séjour d’hospitalisation,
- Hyperbilirubinémie avec exsanguinotransfusion,
- Administration d’aminosides pendant plus de 5 jours,
- Asphyxie/encéphalopathie hypoxique, assistance respiratoire extracorporelle,
- Infections congénitales (CMV, rubéole, toxoplasmose, syphilis, herpès, Zika…),
- Malformations cranio-faciales ou anomalies de l’os temporal,
- Infections postnatales sévères (méningite, méningo-encéphalite virale),
- Plus de 400 syndromes génétiques associés à une perte auditive,
- Infections à culture positive associée à une surdité neurosensorielle,
- Evènements associés à une perte auditive : traumatisme crânien sévère, chimiothérapie
Conduite à tenir pour les services de maternité
Pour les Nouveau-nés sans facteur de risque
- T1 (premier test auditif) : à réaliser idéalement 48 h après la naissance, par PEAA préférentiellement (En attendant la généralisation de cette pratique, la formation des professionnels et l’équipement approprié dans les établissements, le T1 reste possible par OEA).
- Si T1 non concluant → réaliser un second test auditif (T2) par PEAA avant la sortie de la maternité.
Pour les Nouveau-nés avec facteurs de risque
- T1 : par PEAA, idéalement 48 h après la naissance.
- Si T1 non concluant → T2 par PEAA avant la sortie de la maternité.
Conduite à tenir pour les services de néonatologie
- Dépistage exclusivement par PEAA.
- T1 : par PEAA, proche du terme corrigé en cas de naissance prématuré et au minimum à 36 SA
- Si T1 non concluant → T2 par PEAA avant la sortie.
Dans tous les cas précédents, si le T2 est concluant, la démarche de dépistage s’arrête.
Étape 2 et diagnostic
- Si T2 non concluant → organisation d’un T3 par PEAA, à réaliser au plus tard à 1 mois d’âge corrigé, en ville ou à l’hôpital (rendez-vous à planifier avant la sortie).
- Si T3 non concluant → orientation vers une étape diagnostique, idéalement avant 3 mois d’âge corrigé.
- En cas de suspicion de surdité (unilatérale ou bilatérale) → dépistage du CMV congénital.
- En cas de refus parental → mentionner « non dépisté à la demande des parents/des titulaires de l’autorité parentale » dans le carnet de santé.
Arbre de décision lors de la première étape du dépistage
(HAS – Évaluation du programme national de dépistage de la surdité permanente néonatale – juin 2025)
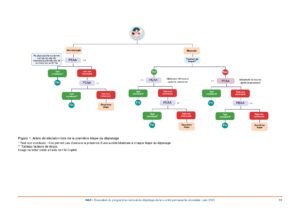 Cliquez sur l’image pour l’agrandir
Cliquez sur l’image pour l’agrandir
Le dépistage de la surdité néonatale est également proposé aux nouveau-nés à la maternité ou parfois au domicile dans les premiers jours de vie.
Les surdités congénitales concernent 0,5 à 1,3 pour mille nouveau-nés. Leur dépistage permet une prise en charge rééducative précoce.
Chaque maternité organise, pour les parents qui ont donné leur accord, le dépistage de la surdité néonatale de leur bébé après 24 heures de vie.
Si le test proposé n’est pas concluant, les parents sont informés qu’un deuxième test, selon le même protocole, sera proposé avant la sortie de la maternité.
Si ce deuxième test n’est pas non plus concluant, les parents sont orientés vers une structure spécialisée, et la maternité a la charge d’organiser le rendez-vous dans un délai d’un mois si les parents donnent leur accord. Sinon, les coordonnées des services spécialisés leur sont remises.
Webinaire "Le dépistage néonatal en Bretagne : actualités 2026"
Soutien à la parentalité
Il existe différents services proposés aux familles en matière de soutien à la parentalité : la PMI, les Lieux d’Accueil Enfants-Parents, appelés également LAEP, l’aide à domicile.





